Ідіопатичне безпліддя (безпліддя неясного генезу)
Ідіопатичне безпліддя – це нездатність пари зачати дитину без видимих причин. Незважаючи на повне обстеження організму, правильний спосіб життя, відсутність проблем зі здоров'ям та неодноразові спроби завести дітей, вагітність так і не настає.

Що являє собою?
Ідіопатичне безпліддя зустрічається в 30-40% випадків і вважається діагнозом виключення. Це означає, що ні з боку жінки, ні з боку чоловіка проблеми не виявлено. Маткові труби прохідні, овуляція настає регулярно, ознаки ендометріозу відсутні, сперматогенез у нормі, статеве життя регулярне. Минають роки, а вагітність так і не настає. У цих випадках фахівці і говорять про ідіопатичну безплідність, тобто неможливість зачаття неясного генезу.
Роль жіночих факторів
Для пошуку етіологічних факторів безпліддя фахівці рекомендують проведення наступних діагностичних заходів.
Оцінка овуляції
Вимірювання базальної температури можуть бути недостовірними і в діагностиці безпліддя вони не рекомендуються. Найточнішим методом оцінки овуляції є ультразвукове дослідження із візуалізацією жовтого тіла. Фахівці рекомендують дивитися як мінімум два цикли. Визначення овуляції лише одному менструальному циклі перестав бути доказом відсутності проблеми.
Якщо у жінки регулярний менструальний цикл, тест для підтвердження овуляції зазвичай не потрібний. У цьому випадку може використовуватися визначення рівня лютеїнізуючого гормону в сечі, УЗД або вимірювання рівня прогестерону в середині лютеїнової фази (у проміжку між 18 і 22 днем менструального циклу).
Аналіз на прогестерон
Рівень прогестерону в другу фазу циклу не впливає на ймовірність настання природного зачаття незалежно від причини безпліддя. Жінкам із регулярним менструальним циклом не рекомендується рутинно вимірювати рівень прогестерону в середній лютеїновій фазі.
Біопсія ендометрію
Рутинна біопсія ендометрію також може не проводитися. Дослідження не виявили зв'язку із можливістю зачаття. Єдиною основою для проведення діагностики є підозра на патологію ендометрію. У жінок, обстежених щодо безпліддя, біопсія ендометрію для гістологічного дослідження не рекомендується у разі відсутності інших показань.
Визначення якості яйцеклітин, ембріонів та жовтого тіла
На сьогоднішній день не існує достовірних та надійних тестів для визначення якості ооцитів, ембріонів та жовтого тіла.
Оцінка оваріального резерву
Фахівці встановили прямий зв'язок між низьким рівнем антимюллерового гормону та ідіопатичним жіночим безпліддям. При цьому сам по собі рівень АМГ, фолікулостимулюючого гормону, глікопротеїну (інгібіну В), кількість антральних фолікулів у яєчнику не є прогностичними показниками настання природного зачаття, дітонародження та причиною безпліддя неясної етіології.
Оцінка аваріального резерву не є інформативною при прогнозуванні природного настання вагітності протягом півроку-року для пар з ідіопатичним безпліддям. Проте цей показник важливий для визначення тактики досягнення зачаття.

Визначення функціональності фалопієвих труб
Високий ризик непрохідності маткових труб пов'язаний з такими факторами як хламідіозна інфекція, запальні процеси (перитоніт), ендометріоз, хірургічні втручання на трубах. Лише в деяких дослідженнях було описано факт проведення тесту серед пацієнтів із низьким та високим ризиком непрохідності фалопієвих труб. Одними з найбільш достовірних тестів, що допомагають визначити, наскільки звужені труби, є:
- соногістерографія;
- метросальпінгографія.
Обидві методики можна порівняти за своїми діагностичними можливостями. Вибір залежить від рекомендацій фахівця та переваг самого пацієнта. Розглянемо особливості кожної з цих методик.
Соногістерографія
Це ультразвукове дослідження, яке проводиться щодо прохідності маткових труб. Соногістерографія є достовірним та надійним тестом. Метод відрізняється високою специфічністю та чутливістю навіть у порівнянні з діагностичною лапароскопією. Це підтверджують два систематичні огляди та метааналіз, 44 когортних досліджень та 8 додаткових когортних досліджень, які не були включені в метааналіз. І це незалежно від типу проведення соногістерографії (двох, трьох чи чотиривимірних), використання контрастного посилення або фізіологічного розчину.
В одному недавньому систематичному огляді та метааналізі було вивчено частоту сприйняття виражених больових відчуттів під час проведення соногістерографії з використанням контрастних речовин, піни або фізіологічного розчину. Фахівці виявили однакову частоту слабкого, помірного і сильного болю в ході процедури, незалежно від типу контрасту, який використовується.
Метросальпінгографія
У разі прохідність маткових труб визначається з допомогою контрастного рентгенологічного обстеження. Метросальпінгографія є ще одним достовірним методом дослідження фалопієвих труб. Порівняно з діагностичною лапароскопією, вона обходиться дешевше та несе менше шкоди здоров'ю. Це підтверджує систематичний огляд та метааналіз, що складається з семи когортних досліджень та чотирнадцяти додаткових, які не були включені до метааналізу. І це незалежно від типу контрастного посилення – на олійній чи водній основі.
Загальний ризик ускладнень для метросальпінгографії на олійній основі становив п'ять відсотків і на водній основі – менше двох відсотків. Запальні реакції на тлі діагностики виникали у пацієнтів дуже рідко. Так, при контрастному посиленні на олійній основі загальний ризик становив лише 0.3%, а на водній – 0.4%. Обмеження метросальпінгографії пов'язане з низькою чутливістю у виявленні спайкових процесів у черевній порожнині порівняно з лапароскопією, а також неможливістю одночасного проведення лікування.
Визначення антитіл до хламідій у крові
Доведено, що антитіла проти хламідій можуть залишатися у сироватці крові протягом не менше десяти років після інфікування і є єдиним доступним способом визначення попередньої хламідійної інфекції, яка є найбільш поширеною причиною трубного безпліддя.
Фахівці вивчали чутливість та специфічність титрів антитіл до хламідій при діагностиці захворювань маткових труб у систематичному огляді та метааналізі, який включав 2729 пацієнтів із безпліддям у 23 дослідженнях. Як еталонний стандарт використовувалася лапароскопічна діагностика. Чутливість тесту на антитіла до хламідій при патології фалопієвих труб знаходилася в межах між 0,21 до 0,90, а специфічність від 0,29 до 1.
Вчені виявили суттєву неоднорідність між дослідженнями також щодо методу, який використовувався для підтвердження патології труб. В результаті було встановлено, що метод має низьку чутливість і це не дозволяє точно оцінити стан маткових труб та ступінь їхньої оклюзії.

Аналіз на антитіла до хламідій – це неінвазивний метод діагностики, який не має на увазі пошкодження шкірних покривів. Його можуть призначати для виявлення групи ризику трубного безпліддя. Пацієнтам з високим ризиком трубного безпліддя необхідно підтвердження за допомогою методів візуалізації стану та прохідності труб.
Оцінка структурної патології матки
Різні методи діагностики мають різну чутливість та специфічність щодо кожної з патології.
УЗД
Фахівці порівняли точність стандартного двовимірного уз-сканування, експертного та 3D-УЗД з результатами лапароскопії та гастроскопії. Максимально точним неінвазивним методом виявилося тривимірне ультразвукове дослідження. Достоїнствами 3D УЗД можна назвати вартість, яка така сама, як і стандартне дослідження, а також неінвазивність, порівняно з лапароскопією та гістероскопією. Недоліком методики є обмежена доступність методу. 3D УЗД рекомендується проводити для виключення структурних аномалій матки.
МРТ
На сьогоднішній день відсутні дослідження, які порівнюють МРТ із двовимірним УЗД. Магнітно-резонансна томографія відноситься до діагностичних інструментів другої лінії. Пов'язано це з високою вартістю процедури та необхідності більшої кількості часу для проведення. Процедура не проводиться як тест першої лінії для підтвердження нормальної структури та анатомії матки у жінок з ідіопатичним безпліддям.
РКІ
Рандомізоване контрольоване дослідження точно відбиває стан порожнини матки. Це підтверджує дослідження з 678 безсимптомними субфертильними пацієнтками з нормальним 2D-УЗД та відсутністю попередньої гістероскопії. Фахівці оцінювали патології порожнини матки в період гістероскопії до їх першого лікування ЕКЗ.
11% жінок із нормальним двовимірним УЗД мали патологію:
- 6% – поліпи;
- 1% – міоми;
- 2% – внутрішньоматкові синехії;
- 2% – внутрішньоматкові перегородки.
Автори дослідження дійшли логічного висновку, що результати гістероскопії другої лінії були нечисленними. Однак вони не рекомендували рутинну гістероскопію в якості оцінки другої лінії. Пов'язано це з ціною гістероскопії порівняно, наприклад, із соногістерографією, яка також широко доступна.
Показники результатів та іншого ретроспективного дослідження, в ході якого було обстежено 1726 жінок з ідіопатичним безпліддям. У всіх пацієнтів за даними двовимірного УЗД та наступної офісної гістероскопії порожнина матки була без патологічних змін.
15,1% всіх пацієнток мали патології порожнини матки:
- 6% – поліпи;
- 5,7% – синехії;
- 1,5% - істмоцелі;
- 0,5% – однорога матка;
- 0,5% – ендометрит;
- 0,2% – міома;
- 0,1% – перегородка.
Аномальна маткова кровотеча в минулому або попереднє розширення та вишкрібання вказували на аномалії матки при гістероскопії.
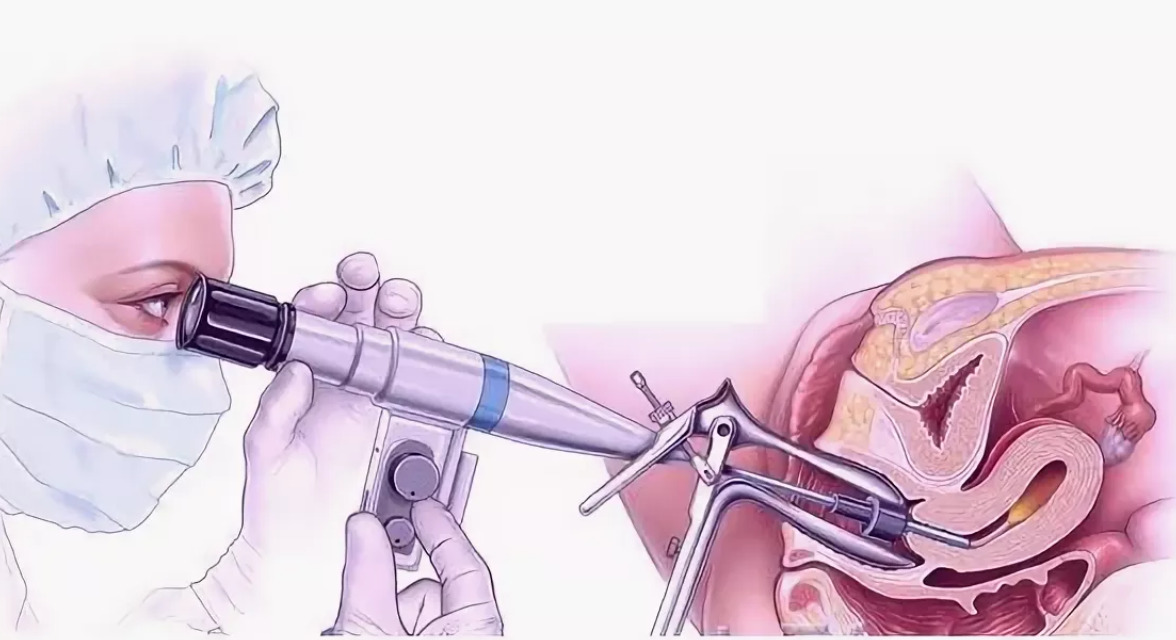
У ході гістероскопії або соногістерографії у пацієнток з нормальними показниками УЗД були виявлені патології матки. Однак у більшості випадків у них були діагностовані поліпи або перегородки, які, найімовірніше, не мали б суттєвого впливу на результат вагітності, особливо якщо вони не супроводжувалися жодними клінічними симптомами. З урахуванням усіх даних про хороші характеристики, доступність і вартість соногістерографії в порівнянні з гістероскопією, ці методи все ж таки є пріоритетними в тих випадках, коли потрібно подальше обстеження порожнини матки.
Лапароскопія та оцінка перитонеального фактора
Про ефективність лапароскопії у діагностиці ідіопатичного безпліддя говорить одне ретроспективне когортне дослідження пацієнтів із нормальними показниками метросальпінгографії або підозрою на односторонню трубну прохідність.
63 пацієнткам було призначено індукцію овуляції та внутрішньоматкову інсемінацію. У 60 із них результати лапароскопії не призвели до зміни в початковому плані лікування. Усього у 3 жінок було виявлено аномалії, які вимагали зміни плану лікування та були спрямовані на процедуру ЕКЗ. Висновок очевидний – діагностичну лапароскопію не потрібно робити пацієнткам із нормальною метросальпінгографією чи підозрою на односторонню непрохідність фалопієвих труб при МСГ.
Лапароскопія є єдиним методом прямої візуалізації анатомії тазу, діагностики та лікування перитонеальних факторів, таких як ендометріоз та спайковий процес у маткових трубах. Рутинна діагностична лапароскопія не рекомендується у діагностиці ідіопатичного безпліддя.
Оцінка цервікального фактора
Посткоїтальний тест має погану дискримінаційну здатність. Кумулятивні показники настання вагітності видаються однаковими після позитивного чи негативного тесту. Це інвазивний тест для пацієнта, при цьому він не змінює подальшої тактики лікування. ПКТ не рекомендується парам з ідіопатичним безпліддям.

Оцінка вагінального фактора
На сьогоднішній день недостатньо доказів ролі аномальної вагінальної мікробіоти у розвитку ідіопатичного безпліддя. Немає підтверджених даних і того, що корекція вагінальної мікробіоти покращує результати фертильності. Тестування вагінальної мікробіоти у пар з незрозумілим безпліддям можна розглядати лише у дослідженнях.
Роль чоловічих факторів
Аналіз сперми, виконаний відповідно до стандартів ВООЗ 2021 р., використовується в усьому світі для оцінки чоловічої фертильності. Багато хто звикли вважати, що для діагностики чоловічої безплідності достатньо здати спермограму, проте чи так це?

УЗД з допплером органів мошонки
Було виявлено деякий зв'язок доплерівського УЗД з параметрами сперми. Однак не було виявлено жодної додаткової користі від проведення кольорового ультразвукового допплерівського дослідження органів мошонки чоловікам з нормальними параметрами спермограми і які пройшли фізикальне обстеження у лікаря-андролога. Дослідження може виявитися корисним при виявленні окремих патологічних процесів органів мошонки та в окремих випадках допомагає краще зрозуміти патофізіологію аномалій сперми та чоловічого безпліддя. Якщо ж спермограма, виконана за критеріями ВООЗ, в нормі фахівці не призначають УЗД з допплером органів мошонки.
Антиспермальні антитіла
Говорити про безперечну користь тестів на антиспермальні антитіла у пар з ідіоматичним безпліддям не доводиться, тому що для цього відсутні докази. Якість даних дуже низька. Це в основному старі та недостатньо потужні дослідження або зі старими методологіями, нестандартизовані методи, недостатні або відсутні критерії включення. Чоловікам із нормальними показниками спермограми аналіз на антиспермальні антитіла не проводиться.
ДНК-фрагментизація сперматозоїдів
Тести, що використовуються в даний час, сильно різняться як за методологією, так і за типом ушкодження ДНК. Метааналіз, в ході якого вивчається вплив ДНК-фрагментації сперматозоїдів на частоту зачаття, показав, що значно знижена частота настання вагітності була виявлена при високій ДНК-фрагментації, яка визначається за допомогою методу ТUNEL, але не за допомогою SСSА, СOMET та помаранчевого акридинового.

Кожен з цих тестів має різні клінічні пороги, які не стандартизовані в усьому світі і немає єдиної думки про те, який з них є кращим. Клінічна значущість проведення тестів на ДНК-фрагментацію у пар з ідіопатичним безпліддям є сумнівною. Якщо аналіз спермограми (відповідно до ВООЗ) у порядку, дослідження не призначається.
Тест конденсації хроматину сперматозоїдів
Доведено, що аномальна структура хроматину сперматозоїдів може викликати пошкодження ДНК сперматозоїдів, наприклад, розриви подвійних чи одиночних ланцюгів ДНК через дефекти заміни гістонів протамінами. У безплідних чоловіків було виявлено аномальне ремоделювання сперматозоїдів хроматину.
Однак немає достатньо переконливих доказів того, що оцінка цілісності структури сперматозоїдів хроматину виключно за допомогою тесту конденсації хроматину сперматозоїдів може бути достовірним предиктором репродуктивних результатів або того, як його можна використовувати в прийнятті клінічних рішень. Тест на конденсацію хроматину сперматозоїдів не проводиться за нормального аналізу спермограми (по ВООЗ).
Анеуплоїдії сперматозоїдів
Близько 15% чоловічого безпліддя фахівці пояснюють впливом генетичних факторів.
- кількісні дефекти сперматогенезу;
- обструкції чи дисфункції проток;
- порушення гіпоталамо-гіпофізарної осі;
- якісні дефекти сперматогенезу.
Азооспермія, при якій відсутні сперматозоїди у насінній рідині, є категорією з найбільшою частотою відомих генетичних порушень (близько 25%), що сприяють чоловічому безпліддю. При цьому кількість відомих генів, також пов'язаних із порушеннями чоловічої фертильності, постійно розширюється. Імовірність того, що чоловіки є носіями генетичних аномалій, прогресивно знижується зі збільшенням якості сперми.

При анеуплоїдії сперматозоїди мають неправильну кількість хромосом. Патологія трапляється вкрай рідко. В основному її діагностують у пацієнтів з порушенням сперматогенезу, олігозооспермією або олігоастенозооспермією, а також у чоловіків із нормозооспермією, які є партнерами у парах із звичним не виношуванням вагітності.
Анеуплоїдія не показана як рутинне тестування. Дослідження не проводиться пацієнтам із нормальним аналізом спермограми.
Гормональне дослідження
Спермограма – це золотий стандарт у діагностиці гормонального статусу чоловіка. Рутинне гормональне обстеження не проводиться, якщо аналіз сперми в нормі. Гормональний профіль буде корисним у розширених дослідженнях для діагностики патологічних станів, пов'язаних з аномальними параметрами сперматогенезу.
Вірус папіломи людини
Є дослідження, які свідчать про зниження частоти настання вагітності в донорських циклах інсемінації та аутологічних циклах ВМІ помірним чоловічим фактором із ВПЛ-позитивною спермою порівняно з ВПЛ-негативною. Відомості про зв'язок між присутністю ВПЛ у спермі та зміною параметрів спермограми досить суперечливі.
Бакпосів сперми
Підвищення лейкоцитів в еякуляті може бути пов'язане з інфекцією та поганою якістю сперми. Якщо клінічних симптомів немає, подальше мікробіологічне дослідження еякуляту не потрібно. Тести для розрізнення конкретних типів лейкоцитів із «круглих клітин» є частиною рутинного аналізу відповідно до керівництва ВООЗ. Все ж таки клінічна цінність посівів не ясна і немає референтних значень для цих тестів.
Додаткове діагностичне обстеження
Після того, ні у жінки, ні у чоловіка не були виявлені проблеми, які могли б спричинити безпліддя, фахівці можуть продовжити діагностичний пошук причин, вдаючись до різних додаткових методів.

Аутоімунні захворювання та процеси.
Фахівці неодноразово вивчали потенційний вплив на фертильність таких аутоантитіл, як:
- антитіла до щитовидної залози;
- антиспермальні антитіла;
- антитіла до гліадину та трансглутамінази при целіакії та ін.
Тестування на целіакію може бути корисним. Вплив на фертильність підтверджено. Хвороба піддається лікуванню. Тестування на антитіла до щитовидної залози та інші аутоімунні захворювання, мабуть, не мають важливого діагностичного значення.
Тромбофілії
Усі наявні дослідження невеликі, а результати неоднорідні, тому якість доказів вважається дуже низька. Комплексне тестування на тромбофілії дороге. Потенційна користь є сумнівною і не знаходить доказів зв'язку з незрозумілим безпліддям.
Оксидативний стрес
У чоловіків досліджувався вплив активних форм кисню на фрагментацію ДНК, також досліджувався вміст таких метаболітів як: малиновий діальдегід, нітротирозин, загальна антиоксидантна здатність і т.д. У жінок вивчався зв'язок між різними метаболітами фолікулярної рідини та безпліддям. Результати говорять про збільшення активних форм кисню у чоловіків з незрозумілим безпліддям, проте цих доказів мало. Тести дорогі та підходять більше для наукових досліджень. Немає жодних доказів ефективності будь-якого лікування у таких випадках, що обмежує користь цих досліджень.
Генетичні дослідження
На сьогоднішній день існує мало даних щодо конкретної користі генетичних тестів при ідіопатичному безплідді. Аналіз коштує дорого. Мало доказів. Звичайного каріотипу може бути недостатньо, щоб унеможливити генетичний внесок у безпліддя.

Вітамін D
Фахівці не побачили суттєвих відмінностей між жінками з дефіцитом вітаміну D і без дефіциту за частотою клінічної та триваючої вагітності, живородження та викиднів. Дефіцит вітаміну був із нижчою частотою наступу вагітності у неіспаномовних білих жінок, але не у азіатських жінок. У контексті ідіопатичного безпліддя жодної ролі вітаміну D виявлено не було.
Гормони щитовидної залози
На етапі планування вагітності вимірюється рівень ТТГ. Якщо показники гормону перебувають у межах норми, додаткові дослідження щитовидної залози не потрібні.
Пролактин
Відсутні дослідження щодо впливу підвищеного пролактину у жінок з безсимптомним перебігом на розвиток ідіопатичного безпліддя.
Індекс маси тіла
Оцінка ІМТ у жінок вважається гарною практикою на етапі планування вагітності. Репродуктивні результати погіршуються у чоловіків та жінок з низьким та високим індексом маси тіла. Модифікація способу життя та харчування може покращити мимовільне зачаття.
Підхід до лікування
Залежно від ситуації рекомендації щодо лікування можуть відрізнятися.
Вичікувальна тактика
Існує кілька варіацій вичікувальної тактики:
- Вичікувальна тактика або проведення індукції овуляції за допомогою цитрату кломіфену. Немає суттєвих доказів того, що цитрат кломіфену ефективніший чи дешевше, ніж вичікувальна тактика. Проведення циклів індукції овуляції з наступним статевим актом не рекомендується порівняно з вичікувальною тактикою у пар з ідіопатичним безпліддям. Внутрішньоматкова інсемінація в природному циклі не рекомендується в порівнянні з вичікувальною тактикою у пар з незрозумілим безпліддям.
- Вичікувальна тактика в порівнянні з ВМІ зі стимуляцією. Внутрішньоматкова інсемінація зі стимуляцією більш краща, ніж вичікувальна позиція. ВМІ зі стимуляцією яєчників рекомендується замість вичікувальної тактики у пар з незрозумілим безпліддям.
- ВТ проти ЕКЗ. ЕКЗ пов'язано з вищою частотою живородження, ніж вичікувальна тактика.
Активна тактика
Існує кілька варіантів АТ:
- Кломіфену цитрат та природне зачаття в порівнянні з летрозолом та природним зачаттям. У ході одного дослідження не було виявлено суттєвих відмінностей у частоті тривалої та багатоплідної вагітності. В іншому дослідженні частота вагітності була вищою в групі летрозолу. Багатоплідність – у групі кломіфену.
- Гонадотропіни та природне зачаття порівняно з кломіфеном цитратом або летрозолом та природним зачаттям. Такі дослідження не проводили.
- Внутрішньоматкова інсемінація у природному циклі порівняно з природним зачаттям у циклах індукції овуляції.
- ВМІ у природному циклі порівняно з кломіфеном цитратом із природним зачаттям. Дві групи лікування одна з одною не порівнювалися.
- ВМІ у природному циклі порівняно з летрозолом та природним зачаттям – дослідження не проводилися.
- ЗМІ зі стимуляцією порівняно з гонадотропінами та природним зачаттям – не зрозуміло, який з методів працює краще.
- ВМІ у природному циклі порівняно з ВМІ зі стимуляцією. За частотою настання вагітності відмінностей не було виявлено.
- ЕКЗ та ВМІ. При ЕКЗ частота живороджень була вищою. ВМІ зі стимуляцією – це терапія першої лінії при ідіопатичному безплідді.
- ЕКЗ та ІКСІ. За частотою вагітності різниці не було.
Хірургічні методи
Для підвищення фертильності можуть застосовуватись різні оперативні методи втручання.
Видалення поліпів ендометрію та міоми матки
На сьогоднішній день недостатньо доказів ефективності гістероскопічної хірургії у жінок із ідіопатичним безпліддям. Рутинне хірургічне лікування невеликих поліпів та навіть міом не призначається.

Проте фахівці встановили, що рандомізовані дослідження схильні до серйозного ризику систематичної помилки, а в деяких випадках взагалі були відсутні контрольні групи. У разі проведення перших циклів ЕКЗ значної різниці у частоті живороджень виявлено не було. Якщо внутрішньоматкова патологія не виявлена за допомогою УЗД, скринінгова гістероскопія не рекомендується.
Промивання труб
Процедура передбачає механічне проходження рідини маточними трубами під час метросальпінгографії. Найбільше дослідження говорить про те, що використання жиророзчинних контрастів може призвести до більшої кількості вагітностей та живороджень.
Лапароскопія
Було виявлено зв'язок між покращенням клінічної картини настання вагітності після лапароскопії. Однак процедура не призначається всім пацієнтам при підозрі на ендометріоз, оскільки захворювання не є причиною ідіоматичного безпліддя. Ендометріоз є нічим іншим, як зрозумілою причиною безпліддя.
Скретчинг ендометрію
Являє собою локальне, незначне та навмисне ушкодження ендометрію під час проведення гістероскопії. Фахівці вважають, що скретчинг може підвищити фертильність за рахунок покращення рецептивності ендометрію та полегшення імплантації ембріона за рахунок запальних та імунологічних реакцій.
Альтернативні методи
Для покращення фертильності можуть застосовуватись такі альтернативні підходи.
Антиоксидантна терапія
Пацієнтам, які проходять лікування від ідіопатичного безпліддя, зазвичай не рекомендується додаткове лікування антиоксидантами. Поточні докази низької якості не свідчать про переваги такого лікування. Антиоксиданти не дуже дорогі, проте їхня користь не доведена.
Акупунктура
У ході дослідження було доведено зв'язок акупунктури зі збільшенням кількості живородження. При цьому докази досить обмежені та мають низьку якість. Ось чому акупунктура не рекомендується всім пацієнтам з ідіопатичним безпліддям.
Інозитол
Відсутні переконливі докази, що підтверджують вплив інозитолу на частоту вагітності. Якостей проведених досліджень низька.
Психотерапія
З її допомогою можна покращити якість життя, впоратися з тривожністю та депресивними станами. При цьому прямого впливу психотерапії на ідіопатичне безпліддя виявлено не було.
Спосіб життя
Конкретного зв'язку між якістю життя та розвитком ідіопатичного безпліддя виявлено не було. Проте, здоровий спосіб життя, що включає правильне харчування, фізичні навантаження і поведінкову терапію, здатні збільшити ймовірність мимовільного зачаття.

Отже, безпліддя незрозумілого генезу – це безумовно проблема, яку не так просто вирішити. Однак практика показує, що сучасні медичні технології здатні вирішити і це завдання, важливо лише звернутися до професіоналів. У медичному центрі Medical Plaza доступні всі види сучасної діагностики та лікування, у нас працюють досвідчені гінекологи, репродуктологи, ендокринологи та лікарі інших спеціальностей, які здатні допомогти навіть за такого непростого діагнозу. Звертайтесь!
 Запис на прийом до лікаря
Запис на прийом до лікаря