Параоваріальна кіста яєчника
Параоваріальна кіста яєчника – ретенційне, доброякісне, порожнинне, тонкостінне утворення, яке розвивається біля яєчника з ембріонального залишку Вольфової протоки (придаток яєчника). Якщо використовувати спрощену термінологію, то параоваріальна кіста – це тонкостінна (1 мм) пружна капсула, наповнена прозорою рідиною (білок, муцин), що формується у придатках яєчника біля маткової труби.
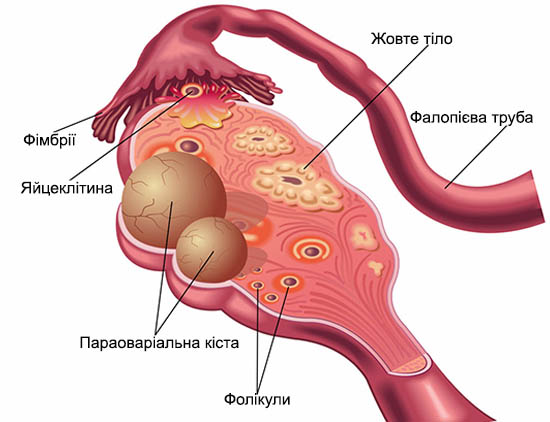
Розмір утворення може змінюватись від невеликого (5-20 мм), до значного (40-50 мм і більше). Іноді може досягати гігантських розмірів, займаючи вільний простір черевної порожнини. Кіста росте повільно, часто – безсимптомно.
Цей вид кісти діагностується приблизно у 10-14% випадків, переважно у жінок 30-40 років, рідше у дівчат підліткового віку (~7% випадків). У порівнянні з іншими доброякісними новоутвореннями, параоваріальна кіста не здатна до самостійного розсмоктування, як, наприклад, функціональна кіста фолікулярного типу. Тому своєчасна діагностика та правильно підібрана терапія – найефективніша стратегія лікування, що дозволяє вчасно виявити патологію та досить легко її вилікувати за допомогою лапароскопії.
Характерні риси захворювання
Перша характерна риса захворювання – доброякісний характер утворення. Злоякісна параоваріальна кіста – велика рідкість. Схильність до переродження – мінімальна, однак у медичній практиці подібні випадки відомі та досить докладно вивчені. Трансформація кісти можлива лише у разі тривалого (багаторічного) ігнорування характерної симптоматики, що свідчить про її повільне зростання.
Друга – відсутність яскраво вираженої симптоматики. Зазвичай кісту виявляють випадково на УЗД або під час операції. Якщо новоутворення має значні розміри (50 мм і більше), його можна виявити методом пальпації на плановому огляді гінеколога, після чого лікар призначить УЗД для підтвердження попереднього діагнозу.
Третя характерна риса – кіста повільно росте і сама не зникає. Якщо вам хтось скаже, що параоваріальна кіста зникла, не вірте. Цей тип кіст просто так не зникає. Капсула досить жорстко закріплена в придатку яєчника, має регулярне кровопостачання із брижі, повільно та неухильно росте. Стінки новоутворення, вистелені всередині плоским епітелієм, виділяють білок і муцин, які накопичуються, провокуючи подальше зростання. Якщо кіста зникла, то це був інший вид кісти. Тобто помилка при постановці діагнозу.
Класифікація
Класифікація цього виду кіст ділиться на підгрупи з урахуванням локалізації, розмірів та рівня рухливості. Також виділяють два види патології за складністю перебігу хвороби.
З точки зору локалізації кісти бувають:
- Правосторонніми, коли параоваріальна кіста справа. Саме цей тип найбільш схильний до прискореного зростання та розвитку нетипових ускладнень. Причина у кровопостачанні: з правого боку воно активніше. Симптоматика посилюється зі зростанням самої кісти.
- Лівосторонніми, коли параоваріальна кіста зліва. Основні характеристики - повільне зростання, відсутність явних симптомів навіть коли розмір кісти перевищує 50 мм.
- Двосторонніми, коли дві кісти розвиваються одночасно і ліворуч, і праворуч. Вкрай рідкісна патологія.
Наступний рівень класифікації – розмір. Які має параоваріальна кіста розміри:
- до 25 мм – вважається невеликим новоутворенням;
- від 25 мм до 50 мм – середня кіста;
- від 50 мм і вище – велика.
Стадії захворювання повністю відповідають класифікації кіст за розмірами:
- перша стадія – діагностується невелика кіста до 25 мм, яка поступово зростає;
- друга – кіста досягла середнього розміру, зростання продовжується;
- третя – розмір збільшився до значних, сформувалася ніжка кісти, спостерігаються проблеми у роботі репродуктивної системи (утруднення проходу маточними трубами, запалення, інші ускладнення);
- четверта стадія (умовна) – перехід кісти у злоякісне новоутворення (онкологія), що, як ми згадували, зустрічається досить рідко.
Також при медичному описі патології використовують такі поняття, як «рухлива» та «нерухома» кіста. Практично всі кісти даного типу рухливі, але не як окремий об'єкт, а разом з маткою. "Нерухомими" називають утворення великого розміру (понад 50 мм) або злоякісні пухлини. Подібні кісти здатні впливати на роботу репродуктивної системи і навіть змінювати структуру м'яких тканин, якщо мова про рак з інфільтративним зростанням.
Причини розвитку патології
Причина розвитку параоваріальної кісти в її патогенезі – механізмі зародження та передумовах. Згідно з дослідженнями, закладка параоваріальних утворень відбувається ще до народження при внутрішньоутробному розвитку. Приблизно на другому місяці розвитку ембріона в області тазу формується так звана Вольфова протока, яка згодом скорочується і трансформується в надяєчниковий придаток, що складається з поздовжньої протоки та мережі канальців.
Саме придатки яєчників, тобто порушення процесу їх перетворення, вважаються причиною появи параоваріальних кіст. Всі інші причини виступають лише як каталізатор, що запускає процес формування новоутворення та його подальший розвиток. Проте ці причини варто розглянути для розуміння суті захворювання.
Чому формується параоваріальна кіста. Причини:
- порушення в ембріогенезі (процес утворення та розвитку плода);
- запальні процеси в яєчниках та придатках;
- порушено систему дозрівання фолікулів;
- гормональні збої (з різних причин);
- тривалий, непостійний та неправильний прийом оральних контрацептивів, а також деяких інших препаратів;
- порушення роботи ендокринної системи;
- перенесені аборти;
- у деяких випадках кіста може з'явитися через занадто раннє статеве дозрівання;
- також причиною запуску розвитку кісти може стати, наприклад, солярій (тривалий вплив ультрафіолетових променів);
- регулярні перегріви (лазня, сауна, СПА-процедури) та/або переохолодження;
- стрес, депресія, безсоння, постійна нервова перенапруга (психосоматика);
- також кісти параоваріального типу можуть з'явитися через вагітність, як наслідок змін гормонального фону вагітної жінки.
Насправді причини розвитку параоваріальних кіст можуть бути різні. І далеко не всі вони вивчені. Це не так важливо, оскільки передумови зародження та розвитку утворень подібного типу формуються ще в утробі матері. Тому факт наявності патології насамперед свідчить про порушення ембріогенезу.
Важливо додати, що кіста параоваріального типу часто розвивається разом з іншими локальними патологіями репродуктивної системи. Іноді ці патології пов'язані і складно помітні навіть після ультразвукового дослідження. Наприклад, після УЗД до кінця не зрозуміло, це гідросальпінкс або параоваріальна кіста. Якщо клінічна картина не зрозуміла, проводиться низка додаткових діагностичних процедур, покликаних поставити остаточний діагноз та розробити ефективну методику лікування.
Симптоматика
Як ми вже згадували вище, явна симптоматика при параоваріальній кісті невеликого та середнього розміру відсутня. Однак, якщо доброякісне утворення досягло розміру 50 мм і більше, можуть виявлятися такі симптоми:
- періодичні ниючі болі в животі (нижній частині), які можуть посилюватися при фізичному навантаженні;
- можливий дискомфорт при сечовипусканні;
- розлади травної системи;
- знижений артеріальний тиск (АТ);
- загальна слабкість, періодичне запаморочення;
- болючі відчуття при статевій близькості;
- порушення менструального циклу;
- запори та/або часті позиви до дефекації;
- складність зачаття, якщо кіста почала впливати на протоки маткової труби.
Ці симптоми характерні і для інших типів кіст, не тільки для параоваріальної. Тож точний діагноз повинен ставитися після аналізу результатів обстеження.
Діагностика
Діагностується параоваріальна кіста на УЗД. Це основний спосіб визначення її наявності, а також опис утворення (локалізація, розмір). У цьому разі кісту може бути виявлено випадково під час ультразвукового дослідження органів малого таза. Зазвичай малі та середні за розміром кісти знаходять випадково, оскільки симптоматика, що свідчить про розвиток патології, відсутня. Але якщо у пацієнтки з'явилися перші симптоми, то на прийомі лікар-гінеколог спочатку проведе пальцеве обстеження, яке допоможе визначити наявність кісти, а потім відправить на УЗД для підтвердження діагнозу.
Щодо визначення типу кісти, то для отримання повної картини захворювання нерідко використовують діагностичну пункцію, яка передбачає забір рідини з кісти для лабораторного дослідження. Це найбільш інформативний метод діагностики пухлиноподібних утворень у яєчниках, який широко використовується у медицині. У поодиноких випадках для діагностики використовують лапароскопію.
Варто вкотре нагадати, що щорічне планове гінекологічне обстеження – найефективніша стратегія попередження розвитку різних патологій, зокрема параоваріальних кіст. Чим раніше кіста буде виявлена, тим сприятливіший прогноз на лікування. Щорічне планове обстеження ви можете проходити у Medical Plaza. Сучасне обладнання, досвідчені лікарі найвищої кваліфікації, доступні ціни.
Методи лікування
Деякі наші пацієнти починають панікувати, коли діагностується параоваріальна кіста. Як лікувати її та наскільки це серйозно? Насправді, з погляду медицини, параоваріальна кіста не сприймається як важка патологія. Це захворювання дуже ефективно лікується без будь-яких ускладнень. На відміну від інших типів кіст (фолікулярна, кіста жовтого тіла), параоваріальна кіста не розсмоктується самостійно, тому медикаментозна терапія, покликана стабілізувати гормональний фон, як лікування не розглядається.
Єдиний ефективний метод, що дозволяє легко та без наслідків вилікувати патологію під назвою параоваріальна кіста – лапароскопія. Жодні інші методи не працюють. Безумовно, деякі препарати можуть уповільнити її зростання або усунути симптоми, але це все тимчасові заходи, і рано чи пізно потрібно буде зважитися на малотравматичне хірургічне втручання.
Що таке лапароскопія параоваріальної кісти? Це мініінвазивна гінекологічна операція, що проводиться амбулаторно. Використовується сучасне обладнання (лапароскоп), за допомогою якого через невеликі отвори (05-15 см) проводиться видалення освіти. Операція вважається досить простою та дуже ефективною. Після втручання на місці хірургічних отворів залишаються ледь помітні шрами.
Параоваріальна кіста видаляється повністю, при цьому судини, що забезпечують її кров'ю, не торкаються. Такий підхід дозволяє мінімізувати кровотечу та знизити ризики ускладнень до нуля. Відновлення після лапароскопії швидке та практично безсимптомне.
Щодо лапаротомії (порожнинна операція), то ми не практикуємо подібні методи, принаймні при видаленні кіст різних видів. Після подібних хірургічних втручань потрібно тривале відновлення у стаціонарі та складний період реабілітації. Тому ми використовуємо сучасне обладнання, що дає змогу видалити кісти з мінімальними наслідками.
Можливі ускладнення, якщо не лікувати параоваріальну кісту
Якщо не лікувати параоваріальну кісту, по мірі її зростання можуть виникнути ускладнення, що вимагають негайного хірургічного втручання. Зазвичай ускладнення виникають при інтенсивних фізичних навантаженнях або коли розмір її перевищив 70-100 мм.
Які ускладнення можливі:
- Перекрут ніжки кісти. У великих за розміром утворень формується ніжка, яка в якийсь момент може перекрутитися, що призведе до блокування судин, що забезпечують кров'ю і саму кісту, і маткову трубу. Це своє чергу призведе до відмирання тканин (некроз). У цьому разі різко посилюється симптоматика, з'являються сильні локальні болі, частішає серцебиття, з'являється холодний липкий піт. Якщо кіста перекручується разом із матковою трубою, є ймовірність некрозу яєчника.
- Нагноєння кісти. У порожнину утворення гематогенним (через кров) чи лімфогенним (через лімфу) шляхом потрапляє хвороботворна мікрофлора, що провокує нагноєння. З характерних симптомів виділяють швидке підвищення температури до 38-39 ° C, рідке випорожнення, сильні ниючі болі внизу живота.
- Розрив капсули та витікання вмісту в черевну порожнину. Трапляється рідко через значні фізичні навантаження. Подібні випадки вимагають екстреної госпіталізації та негайного хірургічного втручання, можливо шляхом лапаротомії.
- Позаматкова вагітність. Велика кіста може перешкоджати виходу яйцеклітини в матку, у результаті розвивається позаматкова вагітність.
- Безпліддя. Причини ті самі – блокування прохідності маткової труби.
Чим більше кіста, тим вища ймовірність розвитку ускладнень до безпліддя. Тому не варто чекати, доки кіста сама не зникне, запишіться до гінеколога в Medical Plaza і пройдіть обстеження. Чим раніше ви це зробите, тим вищі шанси вилікувати патологію без значних наслідків для організму та репродуктивної системи зокрема.
Заради справедливості варто уточнити, що не завжди кістозні утворення видаляють, особливо якщо мова про невеликі кісти. Якщо немає ознак зростання, кісту залишають під динамічним наглядом, лише після приймається рішення про видалення. У зв'язку з цим, не зайвим буде навести кілька порад щодо протипоказань, яких варто дотримуватися, коли діагностовано невелику параоваріальну кісту. Що не можна:
- займатися активними видами спорту, включаючи важку атлетику та навіть вправи для тренування черевного преса;
- практикувати масаж, оскільки активні мануальні дії локального характеру можуть спровокувати зростання кісти або її перекрут;
- також не рекомендується перегрівати або переохолоджувати область, де розташовані органи репродуктивної системи;
- варто уникати стрессових ситуацій.
В іншому якихось обмежень у період спостереження за патологією немає.
Параоваріальна кіста та вагітність
Якщо діагностується параоваріальна кіста в менопаузі, то прогноз лікування досить передбачуваний – хірургічне видалення за допомогою лапароскопії. Але що робити, якщо патологія виникла у репродуктивному віці? Наскільки сильно кіста може вплинути на репродуктивну систему та можливість завагітніти?
Відповідь очевидна – якщо це невелике доброякісне утворення, яке не впливає на нормальну роботу репродуктивної системи, воно практично ніяк не перешкоджає вагітності та можливості запліднення. Проблеми виникають коли розмір кісти збільшується до 50 мм і більше. Тоді є ризик розвитку ускладнень, серед яких і безпліддя.
Тому перед вагітністю зазвичай кісту видаляють (особливо перед ЕКЗ), щоб вона під час виношування плода не заважала природним процесам. Якщо кіста з'явилася або діагностована під час вагітності, вона береться під нагляд, а після пологів при необхідності видаляється. Параоваріальна кіста яєчника та вагітність – тема, яка хвилює багатьох. І якщо у вас виявили кісту під час вагітності, панікувати не варто. Сучасні діагностично-терапевтичні методи разом із ефективними лікувальними практиками дають відмінний результат.
Видалення параоваріальної кісти яєчника в Medical Plaza
Якщо у вас з'явилися характерні симптоми, які можуть свідчити про розвиток параоваріальної кісти яєчника, записуйтесь на прийом до Medical Plaza. Сучасне медичне обладнання, досвідчені лікарі вищої кваліфікації та ефективні методики лікування – це допоможе вилікувати патологію без наслідків.
Ми маємо власну лабораторію, сучасне діагностичне відділення, і найголовніше – багаторічний досвід у лікуванні різних захворювань репродуктивної системи. Щоб записатись на прийом, заповніть форму нижче. Ми з вами зв'яжемося для уточнення даних та призначимо прийнятну дату та час відвідування лікаря-гінеколога.
-
Чим небезпечна параоваріальна кіста яєчника?
Якщо ігнорувати розвиток патології та її симптоматику, то це може призвести до ускладнень у вигляді перекруту ніжки кісти, нагноєння, прориву, позаматкової вагітності та безпліддя.
-
Чи може зникнути параоваріальна кіста яєчника самостійно?
Ні, параоваріальна кіста самостійно не розсмоктується. Вона видаляється хірургічно.
-
Як болить параоваріальна кіста?
Якщо кіста невеликих розмірів, можливі рідкісні болі, що ниють. Але чим більше утворення, тим сильніший больовий синдром. При запущеній хворобі можуть спостерігатися різкі ріжучі болі, які не проходять навіть після прийому знеболюючих препаратів.
-
Як швидко росте параоваріальна кіста?
Кіста росте повільно. Це може тривати кілька років. Причому, часто явної симптоматики немає.
-
Що буде, якщо лусне параоваріальна кіста?
Кровотеча у черевну порожнину. У цьому разі стан різко погіршується, потрібне негайне лікування.
-
Параоваріальна кіста: чи можна займатися спортом?
Ні. Активні заняття спортом, швидше за все, спровокують розвиток ускладнень, які потребують негайного хірургічного втручання.
 Запис на прийом до лікаря
Запис на прийом до лікаря