Остеохондроз
Остеохондроз — одно из самых распространенных заболеваний опорно-двигательного аппарата, которое встречается у людей всех возрастов. По статистике, до 80% взрослого населения страдают от различных форм болей в спине, вызванных этим заболеванием. Особенно часто оно диагностируется у людей старше 30 лет, однако из-за малоподвижного образа жизни и высокой нагрузки на позвоночник болезнь стремительно "молодеет" и встречается даже у подростков.
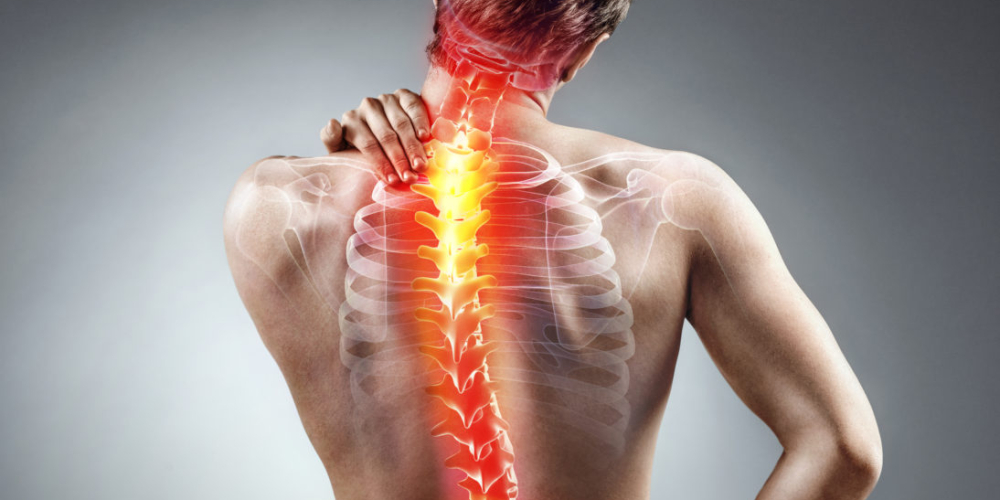
Остеохондроз — это хроническое заболевание, которое нельзя полностью вылечить, но можно эффективно контролировать. Главная задача — вовремя начать терапию, чтобы предотвратить осложнения (грыжа или неврологические нарушения). Регулярная физическая активность, правильная осанка и контроль веса — ключевые факторы, которые помогают замедлить прогрессирование болезни и сохранить качество жизни пациента.
Остеохондроз — это дегенеративно-дистрофическое заболевание позвоночника, при котором происходят изменения в межпозвоночных дисках, позвонках и окружающих тканях. Эти изменения приводят к потере эластичности дисков, их уплощению, уменьшению амортизационных свойств и могут сопровождаться болью, ограничением подвижности и нарушением функций нервной системы из-за сдавления нервных корешков.
К группе риска относятся люди с сидячей работой - офисные сотрудники, водители и программисты, люди, испытывающие чрезмерные физические нагрузки - спортсмены и работников тяжелых профессий. Избыточный вес, неправильная осанка, травмы позвоночника, а также генетическая предрасположенность значительно увеличивают вероятность развития остеохондроза.
Причины остеохондроза
- Генетическая предрасположенность.
- Малоподвижный образ жизни и длительная работа в одной позе.
- Избыточный вес и неправильная осанка.
- Чрезмерные физические нагрузки.
- Травмы позвоночника.
- Влияние возрастных изменений.
Генетическая предрасположенность.
У некоторых людей генетически заложена слабость соединительной ткани, из которой состоят межпозвоночные диски. По этой причине они менее устойчивые к нагрузкам и дегенеративные процессы происходят быстрее. Если в семье есть случаи остеохондроза, вероятность развития заболевания значительно возрастает.
Малоподвижный образ жизни и длительная работа в одной позе.
Современный ритм жизни, связанный с офисной работой или частым использованием гаджетов, приводит к недостатку физической активности. Длительное сидение за столом или в неудобной позе вызывает застойные явления в позвоночнике, ухудшает кровообращение и приводит к перегрузке определенных участков позвоночника, что способствует развитию остеохондроза. Неправильная осанка, например, сутулость или «компьютерная шея», изменяет нормальное распределение нагрузки на позвоночник, что приводит к его деформации и хроническому напряжению мышц.
Избыточный вес и неправильная осанка.
Лишний вес создает постоянную дополнительную нагрузку на позвоночник, особенно на поясничный отдел, ускоряя износ межпозвоночных дисков.
Чрезмерные физические нагрузки.
Люди, чья работа связана с подъемом тяжестей или регулярным выполнением тяжелых физических упражнений, подвергают позвоночник чрезмерному давлению. Особенно опасны резкие движения, наклоны и скручивания с нагрузкой, которые могут привести к микротравмам дисков и постепенному их разрушению.
Травмы позвоночника.
Даже незначительные травмы, такие как ушибы или растяжения, могут нарушить нормальную работу позвоночника и стать причиной остеохондроза. Серьезные травмы, например, компрессионные переломы, нередко ускоряют дегенеративные процессы в дисках и приводят к хронической боли.
Влияние возрастных изменений.
С возрастом естественные процессы старения приводят к снижению эластичности и упругости межпозвоночных дисков. Они теряют влагу, становятся менее гибкими и более подверженными повреждениям. Эти изменения неизбежны, но их скорость зависит от образа жизни, питания и уровня физической активности.
Симптомы остеохондроза
- Боль в спине (острая, хроническая). Главный симптом остеохондроза, возникающий из-за раздражения нервных окончаний или спазма мышц. Острая боль обычно появляется внезапно, часто после физической нагрузки, а хроническая — ноющая и длительная, ограничивающая качество жизни.
- Ограничение подвижности. Из-за воспаления, мышечных спазмов и деформации дисков позвоночник теряет гибкость, что затрудняет движения, такие как наклоны или повороты тела.
- Иррадиация боли в конечности (руки, ноги). При сдавлении нервных корешков боль распространяется по ходу нерва, вызывая дискомфорт в руках, ногах или области ягодиц, в зависимости от того, какой отдел позвоночника поражен.
- Онемение и покалывание. Сдавление нервных корешков может вызывать снижение чувствительности, чувство "ползания мурашек" или покалывание в руках, пальцах, ногах, что сигнализирует о нарушении работы нервной системы.
- Спазмы мышц. Мышцы вокруг пораженного участка позвоночника рефлекторно напрягаются, пытаясь стабилизировать область. Это вызывает скованность, боль и ограничение движений.
- Головокружение и шум в ушах (при поражении шейного отдела). Нарушение кровообращения из-за сдавления позвоночной артерии в шейном отделе может вызывать симптомы, связанные с недостатком питания мозга, включая головокружение, шум в ушах и ухудшение концентрации.
Виды остеохондроза
- Шейный: главная особенность — нарушение кровообращения мозга из-за сдавления сосудов и нервов. Симптомы включают головные боли, головокружение, ухудшение зрения, шум в ушах и онемение рук, что связано с близостью шейного отдела к головному мозгу.
- Грудной: особенность этого вида — редкость и сложность диагностики, так как симптомы часто имитируют заболевания сердца или легких. Характеризуется болью в грудной клетке, ощущением "кольца" вокруг груди и затрудненным дыханием.
- Поясничный: сильная нагрузка на поясничный отдел, что вызывает боль в пояснице с иррадиацией в ноги, слабость, онемение и снижение чувствительности в нижних конечностях. Может затруднять ходьбу и нарушать функции органов малого таза.
- Распространенный (затрагивает несколько отделов): поражение сразу нескольких отделов позвоночника, что приводит к комплексным симптомам - боли и ограничениям в движениях в разных зонах, ухудшению общего состояния и выраженным неврологическим нарушениям.
Диагностика остеохондроза
Диагностика остеохондроза играет ключевую роль в эффективном лечении, так как симптомы этого заболевания могут быть схожи с другими патологиями, включая грыжу дисков, артрит или даже заболевания внутренних органов. Точный диагноз позволяет не только определить стадию и локализацию остеохондроза, но и исключить другие возможные причины болей и дискомфорта. Современные методы диагностики включают:
Первый этап диагностики - консультация с неврологом или ортопедом. Врач проводит опрос, оценивает симптомы, осматривает пациента и проверяет подвижность позвоночника, чувствительность, мышечную силу.
Инструментальные методы:
- Рентген помогает выявить деформации позвоночника, уменьшение межпозвоночных пространств, костные разрастания.
- МРТ детализирует состояние дисков, нервов и мягких тканей, позволяет точно определить степень поражения.
- КТ создает детальные изображения костных структур и используется для более точной диагностики, если рентген недостаточно информативен.
Дифференциальная диагностика: необходимо исключить другие заболевания со схожими симптомами, такие как грыжа межпозвоночного диска, опухоли, спондилоартроз, для выбора оптимальной тактики лечения.
Лечение остеоходроза
Основная цель лечения – устранение боли, восстановление функции позвоночника и предотвращение прогрессирования заболевания. Методы лечения можно разделить на консервативные и хирургические.
Консервативное лечение остеохондроза
Этот подход направлен на устранение болевого синдрома, снятие воспаления и поддержание нормального функционирования позвоночника. Консервативная терапия подходит большинству пациентов, особенно на ранних стадиях заболевания.
Лекарственные препараты
- Нестероидные противовоспалительные препараты (НПВС): уменьшают воспаление и снимают боль. Примеры: Ибупрофен, Диклофенак, Целекоксиб.
- Миорелаксанты: расслабляют мышцы, устраняя спазмы, которые часто сопровождают остеохондроз. Пример: Мидокалм.
- Хондропротекторы: способствуют восстановлению хрящевой ткани. Пример: Глюкозамин, Хондроитин.
- Витамины группы B: улучшают нервную проводимость и общее состояние нервных волокон. Пример: Нейробион, Милгамма.
Физиотерапия
- Массаж: улучшает кровообращение, снимает мышечное напряжение и способствует общему расслаблению.
- Электрофорез: позволяет «доставить» лекарства непосредственно в пораженную область с минимальным системным воздействием.
- Магнитотерапия: стимулирует регенерацию тканей и снижает болевой синдром за счет улучшения микроциркуляции.
Лечебная гимнастика и плавание
- Упражнения помогают укрепить мышечный корсет, уменьшить нагрузку на позвоночник и улучшить подвижность.
- Плавание снижает нагрузку на суставы и позвоночник, укрепляет мышцы спины и улучшает общее состояние.
Ортопедические матрасы и корсеты
- Ортопедический матрас помогает поддерживать правильное положение позвоночника во время сна.
- Корсеты снимают нагрузку с позвоночника, фиксируют его в правильном положении и уменьшают болевые ощущения.
Хирургическое лечение остеохондроза
Хирургическое вмешательство назначается в тех случаях, когда консервативные методы лечения не дают эффекта, а состояние пациента ухудшается. Основной целью хирургии является устранение причины компрессии нервных структур, стабилизация позвоночника и предотвращение дальнейшего повреждения тканей.
Основная проблема при остеохондрозе – компрессия нервных корешков. Дегенеративные изменения в межпозвоночных дисках приводят к их деформации, потере эластичности и снижению высоты. Это вызывает сдавление нервных корешков и спинного мозга, что становится причиной болей, нарушения чувствительности и двигательных функций. Хирургические манипуляции направлены на устранение этой компрессии:
- Удаление поврежденного диска (дискэктомия): поврежденный межпозвоночный диск удаляется частично или полностью. Это снижает давление на нервные корешки и устраняет болевой синдром.
- Замена диска или установка импланта: после удаления диска пространство между позвонками заполняется искусственным диском или имплантом, что сохраняет подвижность и предотвращает сближение позвонков.
- Стабилизация позвоночника: после удаления диска может быть выполнено сращение позвонков (спондилодез) для стабилизации. Используются специальные металлические конструкции (винты, пластины) для фиксации позвонков, что предотвращает их смещение.
Что это дает пациенту?
- Устранение боли: снятие компрессии с нервных структур устраняет источник боли.
- Восстановление функций: уменьшается или полностью устраняется онемение, восстанавливаются двигательные способности.
- Стабилизация позвоночника: предотвращается дальнейшее прогрессирование заболевания и развитие осложнений, таких как спондилолистез.
- Повышение качества жизни: пациент возвращается к нормальной активности, уменьшается потребность в постоянной медикаментозной терапии.
Осложнения остеохондроза
Остеохондроз – это заболевание, которое, при отсутствии своевременного лечения, может привести к развитию серьезных осложнений, существенно ухудшающих качество жизни. Одним из наиболее частых осложнений являются грыжи межпозвоночных дисков. Они возникают в результате разрыва фиброзного кольца диска, что приводит к выпячиванию его внутреннего содержимого за пределы нормальных анатомических границ. Такое состояние вызывает компрессию нервных корешков или даже спинного мозга, что сопровождается сильной болью, снижением чувствительности и нарушением двигательных функций.
Другим неприятным последствием остеохондроза является радикулит – воспаление корешков спинномозговых нервов. Этот процесс приводит к острой боли, которая может распространяться в конечности, затрудняя движения и значительно ограничивая повседневную активность. Радикулит часто сопровождается мышечным спазмом, что еще больше усугубляет состояние пациента.
Еще одно осложнение – сужение позвоночного канала, также известное как спинальный стеноз. Это состояние развивается из-за разрастания костной ткани, образования остеофитов или смещения дисков, что приводит к уменьшению пространства внутри позвоночного канала. В результате сдавливаются нервные структуры, что вызывает боль, слабость, потерю чувствительности и даже нарушение работы органов малого таза.
Хронический болевой синдром и потеря подвижности – также серьезные последствия остеохондроза. Постоянная боль не только физически изматывает пациента, но и оказывает негативное влияние на его психоэмоциональное состояние. Ограничение подвижности позвоночника делает трудным выполнение даже простых повседневных задач, что вносит дополнительные неудобства в жизнь пациента.
Не стоит забывать и о том, что остеохондроз может нарушать работу внутренних органов, в зависимости от того, какой отдел позвоночника поражен. Например, патология в шейном отделе может привести к головокружениям, нарушению кровоснабжения головного мозга, а в тяжелых случаях – к проблемам с дыханием. Поражение грудного отдела может вызывать межреберную невралгию и ощущение дискомфорта в области сердца, тогда как остеохондроз поясничного отдела иногда провоцирует нарушения работы органов мочеполовой системы и кишечника.
Эти осложнения подчеркивают необходимость своевременного обращения за медицинской помощью и проведения комплексного лечения, направленного на предотвращение прогрессирования заболевания.
Остеохондроз – это не просто возрастное изменение позвоночника, а заболевание, которое может серьезно повлиять на ваше здоровье и качество жизни. Если вы заметили первые симптомы остеохондроза – боли в спине, скованность движений или дискомфорт, – самое время обратиться за помощью к профессионалам. В медицинском центре Medical Plaza вы получите комплексный подход к диагностике и лечению заболевания. Современное оборудование, опытные врачи и внимательный подход к каждому пациенту делают наш центр лидером в области лечения заболеваний позвоночника. Не ждите, пока болезнь начнет диктовать свои правила. Позвольте себе жить без боли и ограничений. Запишитесь на консультацию в Medical Plaza уже сегодня, чтобы сделать первый шаг к здоровому позвоночнику и полноценной жизни!
Источники:
- "Osteochondrosis: Diagnosis and Management" под редакцией Jürgen Krämer.
- "The Aging Spine: Pathophysiology, Diagnosis, and Management" авторов Max Aebi, Hans-Joachim Wilke.
- "Spinal Osteochondrosis: Advances in Diagnosis and Treatment" под редакцией R. Gunzburg и M. Szpalski.
- "Osteochondrosis in the Skeletal System" авторов P. Haldeman и K. M. Johnson.
- "Lumbar Intervertebral Osteochondrosis: A Clinical Approach" под редакцией W. Bragg и S. Epstein.
- "Degenerative Diseases of the Spine" авторов L. R. Gordon и F. J. Walker.
- "Handbook of Spinal Osteochondrosis" под редакцией K. J. Jenkins.
- "Pathophysiology and Biomechanics of Osteochondrosis" авторов C. F. Simmons и M. A. Carter.
- "Osteochondrosis and Spinal Stenosis: Contemporary Concepts" под редакцией D. G. Borenstein.
- "Clinical Management of Spinal Degenerative Disorders" авторов V. Harada и G. W. Brunton.
- "Spinal Osteochondrosis: Current Trends in Therapy" под редакцией H. R. Jones и C. J. Hill.
- "Fundamentals of Spinal Osteochondrosis" авторов M. K. Pruitt и J. A. Hopkins.
- "Atlas of Spinal Osteochondrosis Imaging" под редакцией B. L. Stuart и H. C. Monroe.
- "Spinal Degeneration and Osteochondrosis" авторов J. E. Marshall и A. F. Lowe.
- "Advanced Techniques in Osteochondrosis Treatment" под редакцией T. R. Carter и P. M. Wallace.
- "Osteochondrosis and Rehabilitation Strategies" авторов R. T. Sterling и K. E. Duncan.
- "Biochemical Markers in Osteochondrosis" под редакцией G. M. Lang и W. R. Bishop.
- "The Role of Genetics in Osteochondrosis" авторов J. L. Peterson и M. A. Friedman.
- "Spinal Disorders and Osteochondrosis in Clinical Practice" под редакцией E. P. McCoy и H. A. Tucker.
- "Multidisciplinary Approach to Spinal Osteochondrosis" авторов R. H. Levin и L. F. Cooper.
-
Остеохондроз лечится или нет?
Остеохондроз полностью вылечить невозможно, так как дегенеративные изменения в позвоночнике необратимы. Однако современное лечение позволяет эффективно контролировать симптомы, замедлить прогрессирование болезни и значительно улучшить качество жизни пациента. В контексте хирургического лечения остеохондроз можно считать частично излечимым: операция устраняет компрессию нервных структур, убирает боль, восстанавливает функции и стабилизирует позвоночник. Однако сама причина дегенеративных изменений остается, поэтому важно соблюдать реабилитационные рекомендации и профилактические меры, чтобы избежать рецидивов.
-
Какой врач лечит остеохондроз?
Лечение остеохондроза проводит невролог, который занимается диагностикой и лечением заболеваний позвоночника и нервной системы. В зависимости от состояния пациента в процесс лечения могут быть также вовлечены ортопед, вертебролог (специалист по позвоночнику) и физиотерапевт. В случае необходимости хирургического вмешательства лечение осуществляет нейрохирург. Для полноценного восстановления также могут понадобиться услуги реабилитолога и массажиста.
-
Чем лечить остеохондроз?
Остеохондроз лечат комплексно: применяют лекарства (НПВС, миорелаксанты, хондропротекторы), физиотерапию, лечебную гимнастику, массаж и ортопедические средства. Если консервативное лечение не приносит результатов, наблюдается сильная компрессия нервных корешков или спинного мозга, вызывающая стойкие боли, паралич или потерю чувствительности, развиваются грыжи межпозвоночных дисков, стеноз, нарушается работа внутренних органов, тогда необходима операция.
-
Как снять онемение ноги при остеохондрозе?
Чтобы снять онемение ноги при остеохондрозе, применяют противовоспалительные препараты, миорелаксанты, витамины группы B, физиотерапию, массаж и лечебную гимнастику. При стойком онемении необходима консультация врача для уточнения причины и возможного хирургического лечения.
-
Что делать при остеохондрозе?
При остеохондрозе обратитесь к неврологу для диагностики и назначения лечения. При необходимости он может направить вас к вертебрологу (специалисту по заболеваниям позвоночника) или ортопеду. Принимайте противовоспалительные препараты, миорелаксанты и витамины по назначению врача. Регулярно занимайтесь лечебной гимнастикой, посещайте массаж и физиотерапевтические процедуры. Используйте ортопедические средства для разгрузки позвоночника. При отсутствии улучшений обсудите с врачом возможность хирургического лечения.
- Врач отропед-травматолог
- Врач-нейрохирург







